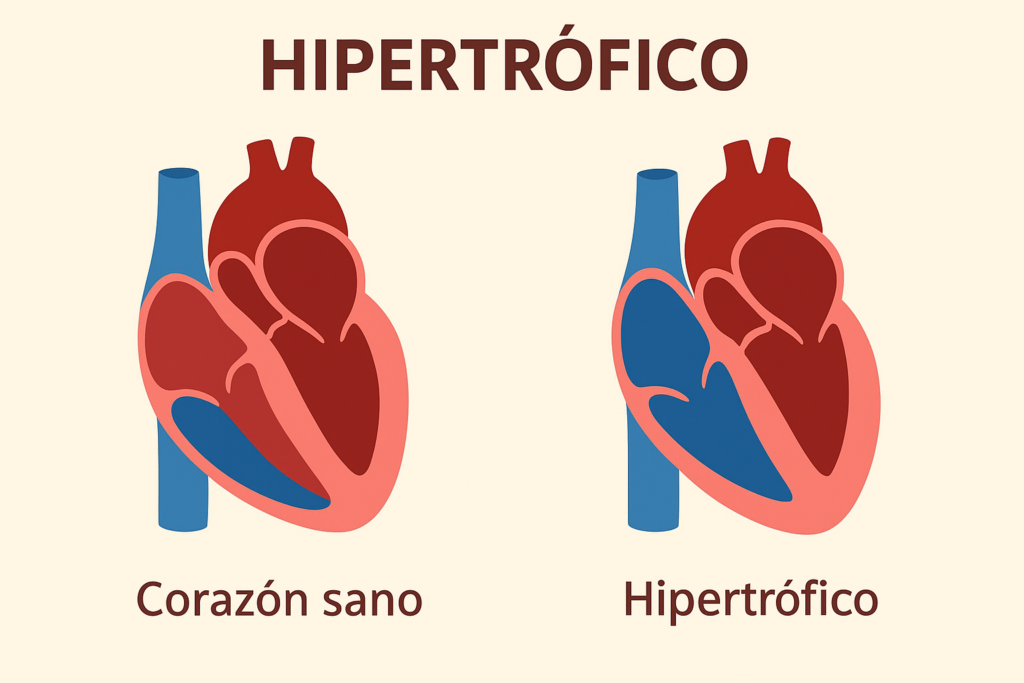
La miocardiopatía hipertrófica (MCH) es una enfermedad en la que el músculo del corazón se engrosa de forma anormal, sin causa aparente. Afecta principalmente al ventrículo izquierdo, dificultando que el corazón bombee sangre de manera eficiente.
Este engrosamiento puede bloquear el flujo de sangre hacia fuera del corazón o afectar el ritmo cardíaco, provocando síntomas o, en algunos casos, complicaciones graves. En muchos pacientes, no da síntomas al principio, por lo que puede pasar desapercibida si no se realiza un estudio cardíaco.
¿Cómo comprobar los signos y síntomas de la miocardiopatía hipertrófica?
Los síntomas pueden variar desde leves hasta graves, y a menudo aparecen con el ejercicio o el esfuerzo. Los más comunes son:
- Dificultad para respirar, especialmente al hacer actividad física.
- Dolor en el pecho o presión torácica.
- Palpitaciones o latidos irregulares.
- Desmayos (síncope), especialmente durante o después del ejercicio.
- Fatiga intensa o debilidad sin causa aparente.
- En algunos casos, puede presentarse muerte súbita, sobre todo en jóvenes y atletas.
Ante la presencia de estos síntomas, es importante consultar al médico, especialmente si hay antecedentes familiares.
Causas comunes de la miocardiopatía hipertrófica
La principal causa es genética. La MCH se transmite de padres a hijos, por lo que si un familiar la tiene, es recomendable hacer estudios de detección.
Otras causas o factores relacionados incluyen:
- Mutaciones en genes que afectan las proteínas del músculo cardíaco.
- Aunque poco frecuente, puede desarrollarse en algunos pacientes con hipertensión de larga duración.
- Factores hormonales o del crecimiento en jóvenes.
Es importante saber que no está causada por el estrés emocional ni por el ejercicio físico, pero el esfuerzo intenso puede desencadenar síntomas si la enfermedad ya está presente.
Que hacer y que no hacer para aliviar los síntomas y reducir riesgos
Cosas que SÍ debes hacer:
- Consultar al cardiólogo ante cualquier síntoma sospechoso o antecedentes familiares.
- Seguir estrictamente el tratamiento indicado, especialmente si tomas medicamentos para el corazón.
- Evitar el esfuerzo físico intenso, salvo que el médico lo autorice.
- Realizar chequeos cardíacos regulares, incluso sin síntomas.
- Informar al médico si vas a someterte a una cirugía o tratamiento médico importante.
Cosas que NO debes hacer:
- No automedicarte con estimulantes ni analgésicos sin receta.
- No realizar deportes de alto impacto sin autorización médica.
- Evitar el consumo de alcohol en exceso, ya que puede agravar los síntomas.
- No ignorar síntomas como desmayos o palpitaciones, aunque sean breves.
El manejo adecuado puede prevenir complicaciones como arritmias o insuficiencia cardíaca.
Posible tratamiento de la miocardiopatía hipertrófica
El tratamiento depende de la forma de presentación y los síntomas del paciente. Las opciones más utilizadas incluyen:
- Medicamentos:
- Betabloqueadores o bloqueadores de los canales de calcio, para reducir el esfuerzo del corazón.
- Antiarritmicos, si hay latidos irregulares.
- Anticoagulantes, si hay riesgo de coágulos por fibrilación auricular.
- Dispositivos implantables:
- Desfibrilador automático (DAI), en pacientes con alto riesgo de muerte súbita.
- Marcapasos, si hay bloqueo en la conducción eléctrica del corazón.
- Cirugía o procedimientos invasivos:
- Miectomía septal, que elimina parte del músculo engrosado.
- Ablación con alcohol, para reducir el tejido hipertrófico.
El tratamiento debe ser individualizado por un cardiólogo especializado.
¿Cuándo ir al médico?
Debes acudir al médico si:
- Presentas dificultad para respirar, dolor en el pecho o palpitaciones sin razón aparente.
- Has tenido desmayos, especialmente durante o después del ejercicio.
- Tienes familiares con miocardiopatía hipertrófica o muerte súbita antes de los 50 años.
- Sientes que tu corazón late muy rápido o muy fuerte, incluso en reposo.
- Estás diagnosticado y tus síntomas empeoran o no mejoras con el tratamiento.
Un cardiólogo puede confirmar el diagnóstico con un ecocardiograma, electrocardiograma y estudios genéticos si es necesario.
